Вряд ли какая-либо проблема опорно-двигательного аппарата получила такое широкое освещение в средствах массовой информации, как грыжа межпозвонкового диска, и, вероятно, каждый человек знает какого-либо члена семьи или соседа, у которого она есть. В то же время на эту тему существует масса заблуждений, и многие пациенты, страдающие от боли в пояснице, боятся, что у них грыжа межпозвонкового диска. Мы решили объединить исследования, связанные с грыжами дисков поясничного диска, чтобы отделить факты от вымысла.
Анатомия межпозвонкового диска
Межпозвонковый диск состоит из центрально расположенного пульпозного ядра, прочного фиброзного периферического кольца и двух концевых пластин, и прочно закреплен относительно выше и ниже лежащих позвонков. Кроме того, он окружен сильными связками, что исключает его «соскальзывание».
Подробнее про анатомию и функции межпозвонкового диска можно почитать здесь.
Грыжа межпозвонкового диска
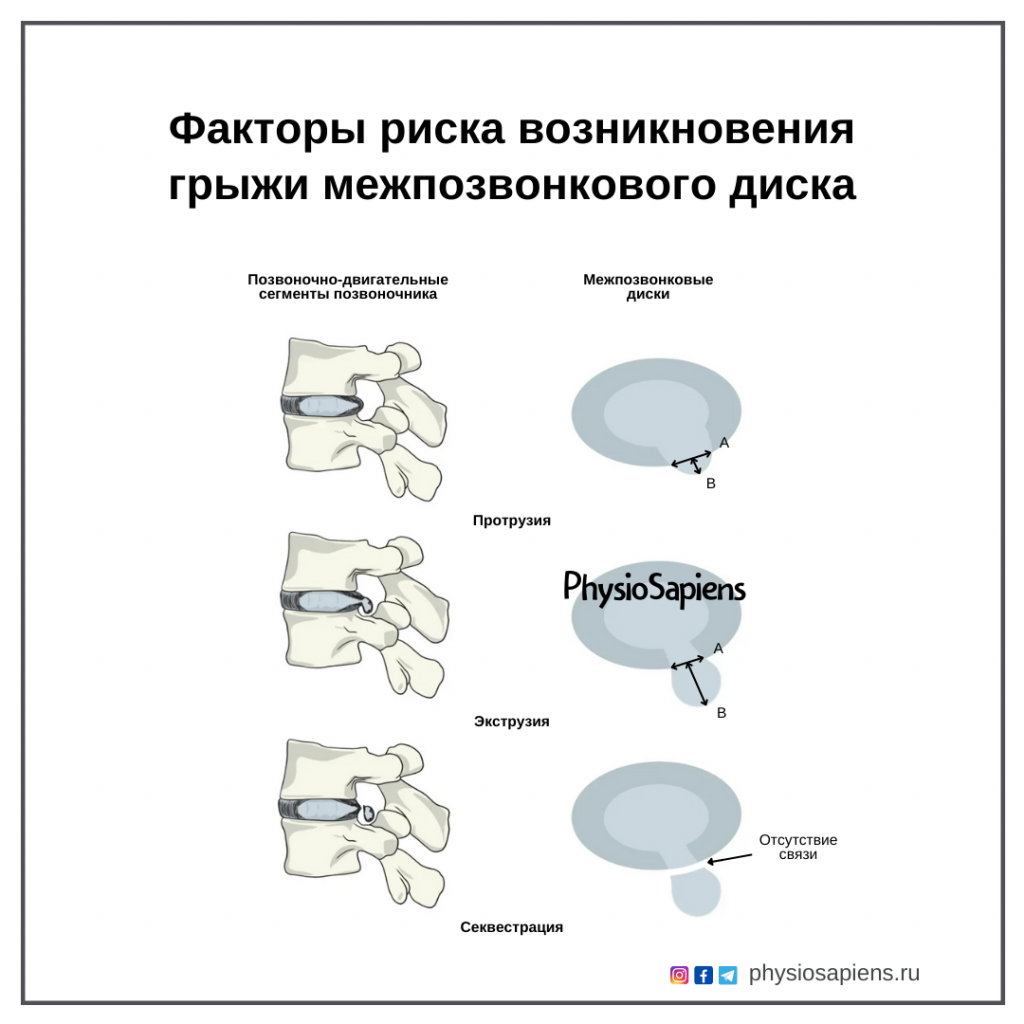
В широком смысле слова грыжа определяется как локализованное или очаговое смещение материала диска за пределы межпозвонкового пространства. Материалом диска может быть центральное ядро, хрящ, фрагментированная апофизарная кость или любая их комбинация. Надо сказать, что ткань диска, распространяющаяся за края апофизарного кольца позвонка, по всей окружности диска, называется «выпячиванием», и это не считается грыжей.
Существует 3 категории грыж межпозвонковых дисков: мы говорим о протрузии диска, если наибольшее расстояние между краями материала диска, выступающего за пределы дискового пространства (линия D), меньше расстояния между краями основания этого материала диска, выходящего за пределы дискового пространства (линия В). При экструзии линия D больше, чем линия B. При секвестрации, которая является подклассом экструзии диска, материал диска не имеет связи с исходным диском.
Распространенность грыж межпозвонковых дисков у здоровых людей

Важно понимать, что протрузии диска очень распространены, в том числе и у здоровых людей. Известное исследование, проведенное Brinjikij (2015), показало, что почти треть 20-летних здоровых людей имеют протрузию диска. Это число увеличивается с возрастом до 43% в возрасте 80 лет, поэтому почти у каждого второго человека без боли в пояснице есть грыжа межпозвонкового диска. Кстати, выпячивания диска встречаются еще чаще — 84% в возрасте 80 лет. Поэтому, даже если результаты вашей магнитно-резонансной томографии действительно свидетельствуют о выпуклости или протрузии, вы должны понимать, что эти результаты совершенно нормальны и очень похожи на «седые волосы», которые внутри. Боль сложна и не может быть объяснена только МРТ-сканированием.
Читайте также статью: Неспецифическая боль в пояснице.
Каковы факторы риска возникновения грыжи поясничного диска?
Давайте посмотрим, что говорят данные о факторах риска госпитализации из-за грыжи диска поясничного отдела, раздражающей нервный корешок: в исследовании Zhang (2009) сообщается, что семейный анамнез и генетическая предрасположенность являются на сегодняшний день самым значимым фактором риска. За этим следует избыточная нагрузка на поясницу на работе, в то время как регулярные физические упражнения и сон на жесткой кровати являются полезными. Кроме того, исследование шведских строителей (Wahlström, 2012) и два систематических обзора с мета-анализом показали, что курение (Huang, 2016), избыточный вес и ожирение (Shiri, 2014), а также рост выше 1 м 90 см являются дополнительными факторами риска.
Интересный обзор литературы, проведенный Belavy (2016), показал повышенный риск возникновение грыжи диска поясничного отдела у астронавтов после возвращения на Землю. Они пришли к выводу, что наиболее вероятной причиной этого был отек межпозвонкового диска в ненагруженном состоянии. Вывод: межпозвоночные диски нуждаются в нагрузке, чтобы оставаться здоровыми. Неудивительно, что исследования Bowden (2018) и Belavy (2017) также показывают, что физическая активность, особенно разнообразная активность, и бег полезны для поддержания здоровья межпозвонковых дисков.
Какие симптомы имеет грыжа?
Итак, допустим, вы или ваш пациент — один из тех несчастных, кто страдает от боли из-за грыжи межпозвонкового диска, давящей на корешок поясничного нерва. Сколько времени занимает заживление? В исследовании Vroomen (2002) 73% пациентов показали значительное улучшение через 12 недель без операции. В исследовании Konstantinou (2018) обнаружили менее позитивное течение: 55% пациентов сообщили об улучшении корешковой боли через 12 месяцев. По некоторым причинам многие пациенты предполагают, что грыжа межпозвонкового диска — это то, с чем им придется жить всю оставшуюся жизнь. Однако в исследовании Elkholy (2019) наблюдалось 9 пациентов с грыжами поясничного диска и корешковой болью. Спонтанная резорбция грыжи межпозвоночного диска была обнаружена у всех пациентов в среднем за 9 месяцев, в то время как они выздоровели намного раньше, — в среднем примерно за 6 недель. Это еще раз показывает, что вы можете выздороветь, хотя у вас все еще будет грыжа, поэтому структура является лишь одним из компонентов, влияющих на чей-то болевой опыт. Кстати, более крупные и/или секвестрированные диски были связаны с еще более быстрой резорбцией. Метаанализ Zhong (2017) подтверждает эти результаты, показывая, что спонтанная резорбция была зарегистрирована у 66% пациентов в одиннадцати различных исследованиях.
Варианты лечения
Таким образом, грыжа межпозвонкового диска и корешковая боль не обязательно означают, что вам нужна операция. Например, в Нидерландах около 5-15% пациентов с корешковым синдромом в конечном итоге получают хирургическое вмешательство (синдром радикулита NHS Standaard). Но насколько эффективна хирургия? Систематический обзор Jacobs (2011) показал, что консервативное лечение и хирургическое вмешательство одинаково эффективны, если сравнивать результаты через 1 и 2 года. Единственное преимущество, которое может предложить хирургия, — это более быстрое облегчение боли. Однако в первую очередь следует рассмотреть другие варианты обезболивания, такие как НПВП, слабые опиоиды или эпидуральные инъекции (согласно британским рекомендациям NICE).
В то время как операция или просто время обычно улучшают корешковую боль, у многих пациентов не наблюдается улучшений. Вероятно, главная роль для нас как клиницистов в этих случаях заключается в обучении и переобучении. Это может быть достигнуто с помощью градуированной активности или прогрессивных программ тренировок, чтобы бросить вызов конкретным страхам, связанным с движением.


