Расстройства, связанные с хлыстовой травмой (РСХТ) — это термин, используемый для описания состояний, возникших в результате внезапных движений шейного отдела с ускорением-замедлением. Это считается наиболее распространенным исходом после «некатастрофических» дорожно-транспортных происшествий (Walton, 2017).
Аббревиатура «РСХТ» часто используется как синоним термина «хлыстовая травма», однако хлыстовая травма относится к механизму травмы, а не к наличию таких симптомов, как боль, скованность в шее, мышечный спазм и головная боль, при отсутствии повреждения или структурной патологии (Spitzer, 1995; Stace, 2015). Прогноз РСХТ неизвестен и непредсказуем, некоторые случаи остаются острыми с полным выздоровлением, в то время как некоторые переходят в хроническую форму с длительной болью и инвалидизацией (Stace, 2015). Рекомендации по раннему вмешательству следующие: облегчение боли и базовые упражнения на растяжку.
Клинически значимая анатомия
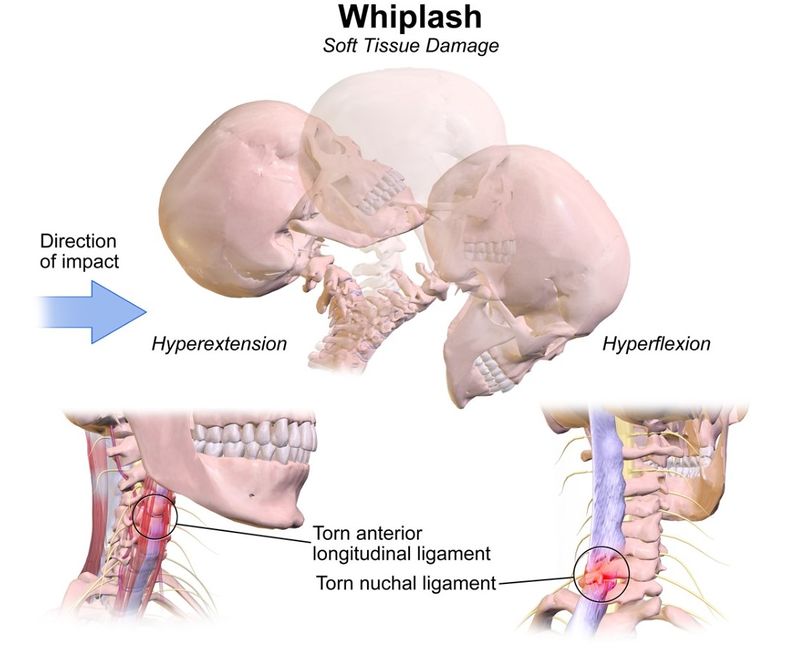
Хлыстовые травмы и сопутствующие расстройства связаны с различными анатомическими структурами шейного отдела позвоночника, что зависит от силы и направления удара, а также многих других факторов (Joslin, 2004; Graziano, 2007; Coleman, 2014). Источниками боли могут быть любые из этих тканей, при этом растяжение приводит к вторичному отеку, кровоизлиянию и воспалению:
Друзья, 19 августа состоится вебинар Георгия Темичева «Шейный отдел. Головная боль». Подробности и регистрация по ссылке: https://test.kinesiopro.ru/courses/vebinar-shejnyj-otdel-golovnaja-bol/
- суставы: зигапофизарные суставы, атланто-аксиальный сустав, атланто-затылочный сустав;
- межпозвонковые диски;
- мышцы;
- связки: алярная связка, передняя атланто-аксиальная связка, передняя атланто-затылочная связка, апикальная связка, передняя продольная связка, поперечная связка атланта;
- кости: атлант, аксис, позвонки (C3-C7);
- структуры нервной системы: нервные корешки, спинной мозг, головной мозг, симпатическая нервная система;
- структуры сосудистой системы: внутренняя сонная артерия и позвоночная артерия;
- прилегающие суставы: височно-нижнечелюстной сустав, суставы грудного отдела позвоночника, позвоночно-реберные суставы, суставы плечевого комплекса;
- периферическая вестибулярная система.
Патофизиология
В большинстве случаев РСХТ рассматриваются как незначительные повреждения мягких тканей без признаков перелома.
Повреждение происходит в три фазы:
- 1-я фаза: на этом этапе происходит сгибание верхне- и нижнешейного отделов позвоночника;
- 2 фаза: позвоночник принимает S-образную форму, начинает разгибаться и в конце концов выпрямляется, чтобы шея снова приобрела привычный лордотический изгиб.
- 3-я фаза: весь позвоночник разгибается с интенсивной сдвигающей силой, вызывающей компрессию капсул фасеточных суставов.
Исследования на трупах показали, что хлыстовая травма представляет собой формирование S-образного изгиба шейного отдела позвоночника, вызывающего гиперэкстензию нижнешейных сегментов и флексию верхнешейных сегментов, что превышает физиологические пределы подвижности позвоночника.
Квебекская целевая группа классифицирует пациентов с РСХТ (хлыстовой травмой), основываясь на выраженности признаков и симптомов, следующим образом:
- Степень 1. Пациент жалуется на боль в шее, скованность или болезненность при отсутствии положительных результатов физикального обследования.
- Степень 2. У пациента наблюдаются признаки нарушения функции опорно-двигательного аппарата, включая снижение амплитуды движений и точечную болезненность.
- Степень 3. У пациента также наблюдаются неврологические признаки, которые могут включать сенсорную недостаточность, снижение сухожильных рефлексов, мышечную слабость.
- Степень 4. У пациента обнаружен перелом (Bragg, 2019).
Этиология
РСХТ включают ряд клинических симптомов, связанных с поражением шейного отдела, возникающих при ускорении-замедлении. Патофизиология, лежащая в основе этого расстройства, до сих пор до конца не изучена, и существует множество теорий. Считается, что некоторые из симптомов вызваны повреждением следующих структур:
- Суставная капсула фасеточного сустава шейного отдела позвоночника.
- Фасовочные суставы.
- Связки позвоночника.
- Нервные корешки.
- Межпозвоночные диски.
- Суставные хрящи.
- Паравертебральные мышцы, вызывающие спазмы.
- Внутрисуставной мениск (Bragg, 2019).
Эпидемиология
Наиболее частой причиной РСХТ являются дорожно-транспортные происшествия, но они также возникает в результате спортивных травм и падений. Исследование Holm и соавт. (2009) показало, что число сообщающих о симптомах в последние годы все больше растет; в своей статье они предположили, что заболеваемость в Северной Америке и Европе составляет приблизительно 300 на 100 000 жителей. В Великобритании введение обязательного пристегивания ремнями безопасности в 1983 году, инициатива по предотвращению смертей на дорогах, — фактически привело к росту числа зарегистрированных случаев РСХТ (Minton, 2000). Это также чаще встречается у женщин, чем у мужчин: почти две трети женщин испытывают симптомы, и несколько исследований показали, что женщины, как правило, выздоравливают медленнее или неполно по сравнению с мужчинами (Carroll, 2009).
Риск развития РСХТ у пациентов после ДТП с ускоренно-замедленным механизмом передачи энергии шеи зависит от множества факторов:
- Силы удара, однако получить объективные данные, подтверждающие это, достаточно сложно (Holm, 2008).
- Боль в шее, имевшаяся до аварии, является фактором риска возникновения острой боли в шее после столкновения (Loppolo, 2014).
- По-видимому, женщины несколько больше подвержены риску развития РСХТ.
- Возраст также имеет значение; более молодые люди (18-23 года) чаще подают страховые заявления и/или проходят лечение по поводу РСХТ (Cassidy, 2000; McClune, 2013).
Число людей в мире, страдающих от хронической боли в шее, составляет от 2 до 58%, но в основном колеблется между 20 и 40% (Loppolo, 2014).
- Если у пациента сохраняются симптомы через 3 месяца после аварии, то, скорее всего, они останутся в течение как минимум двух лет, а возможно, и гораздо дольше (McClune, 2002).
- У 50% людей, получивших травму в результате хлыстовой травмы, наступает полное выздоровление.
- 25% могут иметь легкую степень нарушения дееспособности, а остальные — умеренную или сильную боль и инвалидность (Ritchie, 2013).
Существует множество прогностических факторов, определяющих развитие РСХТ и вероятность ее перерастания в хроническую проблему.
- Было установлено, что ожидание худшего исхода, пассивные стратегии преодоления и симптомы посттравматического стресса связаны с хронической болью в шее и/или инвалидностью после хлыстовой травмы (Campbell, 2018).
- Сообщения о боли перед столкновением, подверженность психологическому стрессу, женский пол и низкий уровень образования предсказывали будущие жалобы на боль в шее (Algers, 1993).
- Наличие в анамнезе боли в шее, исходная интенсивность боли в шее более 55/100, наличие боли в шее на исходном уровне, наличие головной боли на исходном уровне, катастрофизация, оценка РСХТ 2 или 3, отсутствие ремня безопасности на момент столкновения (Walton, 2009; Williamson, 2015).
- Если пациент до аварии не работал, имел больничный лист или получал социальную помощь (Algers, 1993).
- Исходная инвалидность имеет сильную связь с хронической инвалидностью, но психологические и поведенческие факторы также важны (Williamson, 2015).
- Холодовой болевой порог, амплитуда движений шейного отдела, головная боль, симптомы посттравматического стресса, гипервозбудимость, исходно высокий индекс ограничения жизнедеятельности из-за боли в шее (NDI) (Ritchie, 2013).
Правило клинического прогнозирования хлыстовой травмы
Правило клинического прогнозирования (ПКП) — это инструмент, который помогает предсказать исход, например, вероятность того, что у человека будет умеренная/выраженная боль и нарушение дееспособности или полное выздоровление после хлыстовой травмы (Ritchie, 2013). ПКП используются в основном в следующих случаях:
- Принятие сложных решений
- Неопределенность
- Возможность экономии средств без ущерба для лечения пациента.
ПКП для РСХТ предполагает следующее:
Вероятность хронической умеренной/выраженной инвалидности в пожилом возрасте (≥35 лет), исходно высоком уровне индексе ограничения жизнедеятельности (NDI≥40) и симптомах гипервозбудимости. Вероятность полного выздоровления при более молодом возрасте (≤35 лет) и исходно низком уровне инвалидизации шейного отдела (NDI≤32).
Ritchie и соавт. (2015) установили, что этот метод ПКП является воспроизводимым и точным при использовании в отношении хлыстовой травмы, полученной в результате столкновения с автомобилем. Kelly и др. (2019) исследовали соответствие между физиотерапевтической прогностической классификацией риска и классификацией ПКП при хлыстовой травме и обнаружили, что это соответствие было очень низким. Физические терапевты были склонны к «чрезмерному оптимизму» в отношении результатов лечения таких пациентов. Поэтому исследователи считают, что ПКП может быть полезны для физических терапевтов при оценке пациентов с хлыстовой травмой.
Клиническая картина
РСХТ — сложное заболевание, характеризующееся разнообразными нарушениями двигательных, сенсомоторных и сенсорных функций, а также психологическим дистрессом (Elliott, 2009; Erbulut, 2014). Наиболее частыми симптомами являются головная боль в подзатылочной области и/или боль в шее, постоянная или вызванная движением (Ferrari, 2005). Задержка появления симптомов от момента травмы может достигать 48 ч (Delfini, 1999).
Двигательная дисфункция
- Ограничение амплитуды движений в шейном отделе позвоночника (Coleman, 2016; Elliott, 2009).
- Измененные паттерны рекрутирования мышц как в шейном отделе позвоночника, так и в области плечевого пояса (явно характерные для хронической проблемы) (Elliott, 2009; Sterling, 2004; Sterling, 2001; Suissa, 2001).
- Механическая нестабильность шейного отдела позвоночника (Delfini, 1999).
Сенсомоторная дисфункция (чаще встречается у пациентов, которые также отмечают головокружение, вызванное болью в шее (Elliott, 2009; Sturzenegger, 1994; Treleaven, 2017).
- Нарушение равновесия.
- Нарушение контроля движений глаз из-за влияния шейного отдела (Delfini, 1999).
Сенсорная дисфункция (повышенная чувствительность к различным раздражителям)
- Психологический дистресс
- Посттравматический стресс (Elliott, 2009).
- Проблемы с концентрацией внимания и памятью (Sturzenegger, 1994; Beeckmans, 2017).
- Нарушения сна (Daenen, 2013).
- Тревога (Sturzenegger, 1994).
- Депрессия (Sturzenegger, 1994).
- Легкая депрессия: связана с большей выраженностью боли в шее и пояснице, онемением/покалыванием в руках/кистях, проблемами со зрением, головокружением, переломами (Phillips, 2010).
- Выраженная депрессия: связана с пожилым возрастом, более сильной первоначальной болью в шее и пояснице, головокружением после аварии, тревогой, онемением/покалыванием, проблемами со зрением и слухом (Phillips, 2010).
Дегенерация мышц шейного отдела
- Ригидность мышц шеи (Sturzenegger, 1994).
- Жировой инфильтрат может присутствовать в глубоких мышцах подзатылочной области, а многораздельные мышцы может быть причиной некоторых функциональных нарушений, таких как проприоцептивный дефицит, нарушение равновесия, нарушение двигательного контроля шеи (Ferrari, 2005; Sterling, 2004; Sterling, 2006; Suissa, 2001).
Другие симптомы
Также могут наблюдаться следующие симптомы (Delfini, 1999):
- Шум в ушах.
- Недомогание.
- Нарушение равновесия/головокружение.
- Боль в грудной клетке, височно-нижнечелюстной области, лицевая боль и боль в конечностях.
Важно проводить тщательное неврологическое обследование пациентов с РСХТ для выявления позднего начала нестабильности шейного отдела позвоночника или миелопатии (Delfini, 1999). Хлыстовая травма может быть как острым, так и хроническим заболеванием. При острой хлыстовой травме симптомы длятся не более 2-3 месяцев, а при хронической — более трех месяцев. У пациентов с острым РСХТ отмечается распространенная гиперчувствительность к давлению и снижение подвижности шейного отдела позвоночника (Fernandez Perez, 2012). Различные исследования указывают на возможность спонтанного восстановления в течение 2-3 месяцев (Gargan, 1994). По данным Квебекской целевой группы по РСХТ (QTF-WAD), 85% пациентов восстанавливаются в течение 6 месяцев.
Кроме того, согласно результатам исследования, проведенного Crutebo (2010), некоторые симптомы были преходящими уже на исходном уровне, а такие симптомы, как боль в шее, снижение амплитуды движения шейных позвонков, головная боль и боль в пояснице, еще больше уменьшились в течение 6 месяцев. Исследователи также изучили распространенность депрессии и обнаружили, что на исходном уровне она составляла около 5% как у женщин, так и у мужчин, в то время как посттравматический стресс и тревога чаще встречались у женщин (19,7% и 11,7% соответственно) по сравнению с мужчинами (13,2% и 8,6%). Большинство всех отмеченных сопутствующих симптомов были легкими как на исходном уровне, так и во время последующего наблюдения (Crutebo, 2010).
Оценка
Канадские правила для шейного отдела позвоночника или критерии NEXUS могут быть полезны для оценки повреждений шейного отдела позвоночника в отделении неотложной помощи. Эти критерии определяют необходимость визуализации на основании механизма травмы, физического состояния на момент аварии, симптоматики, проявляющейся в отделении неотложной помощи, а также физикального обследования.
- Критерии NEXUS для шейного отдела позвоночника рекомендуют проведение визуализации при наличии болезненности по задней средней линии шейного отдела позвоночника, очаговых нарушений, изменений психического состояния, интоксикации или сопутствующих травмах.
- Канадские правила для позвоночника определяют необходимость визуализации для пациентов старше 65 лет, с опасным механизмом травмы, парестезией, болезненностью по средней линии, немедленным появлением боли в шее и нарушением амплитуды движений.
При аномальных результатах КТ может потребоваться дополнительная визуализация, например МРТ, что необходимо для оценки повреждения связок. Снимки сгибания и разгибания могут помочь исключить повреждение связок (Bragg, 2019).
Клинический диагноз
Диагноз РСХТ может быть поставлен на основании механизма травмы и клинических проявлений пациента (Sterling, 2004; Rodriquez, 2004). Специфических нейропсихологических тестов, позволяющих диагностировать РСХТ, не существует. Однако существует ряд психологических симптомов, описанных выше, которые ассоциируются с РСХТ. Кроме того, был разработан профиль пациентов с хлыстовой травмой, в котором у пациентов с РСХТ отмечаются высокие показатели по субшкалам соматизации, депрессии и обсессивно-компульсивного поведения (Cassidy, 2000).
Дифференциальная диагностика включает:
- Перелом шейного отдела позвоночника.
- Диссекция сонной артерии.
- Грыжа межпозвонкового диска.
- Повреждение спинного мозга,
- Подвывих шейного позвонка.
- Растяжение мышц.
- Повреждение фасеток.
- Повреждение связок.
Оценочные шкалы
- Индекс ограничения жизнедеятельности из-за боли в шее (NDI) (Vernon, 1996; Adelaide, 2008).
- Визуальная аналоговая шкала (VAS)(Adelaide, 2008).
- Шкала катастрофизации боли.
- Список активности и участия при хлыстовой травме (WAL) (STENNEBERG, 2015).
- Опросник ограничения жизнедеятельности из-за нарушения функции верхней конечности (DASH) при персистирующей хлыстовой травме (SEE KS, 2015).
- Краткая форма SF-36 (ANGST, 2014; Adelaide, 2008).
- Индекс функциональной оценки (Adelaide, 2008).
- Шкала самоэффективности (Adelaide, 2008).
- Опросник копинг-стратегий (Adelaide, 2008).
- Специфическая для пациента (Adelaide, 2008).
- Функциональная шкала (Adelaide, 2008).
- Опросник общего состояния здоровья (CHQ).
Оценка
Про обследование шейного отдела можно почитать здесь: https://test.kinesiopro.ru/blog/obsledovanie-shejnogo-otdela/
Субъективная оценка
Субъективный анамнез должен включать информацию о следующих вещах:
- Предшествующая история проблем с шеей (включая предшествующую хлыстовую травму).
- Предшествующий анамнез длительно существующих проблем (травмы и заболевания).
- Текущие психосоциальные проблемы (семейные, связанные с работой, финансовые).
- Симптомы (место и время появления).
- Механизм травмы (например, спортивная, автомобильная).
Объективная оценка
Физикальное обследование необходимо для выявления признаков и симптомов и классификации РСХТ в соответствии с Квебекской целевой группой (Sterling, 2014).
Осмотр и пальпация
При пальпации можно заметить ригидность и болезненность мышц. Эти физические симптомы присутствуют у пациентов с 1, 2 и 3-й степенью поражения. Триггерные точки также могут определяться при РСХТ 2 и 3 степени. Количество активных триггерных точек может быть связано с более высокой интенсивностью боли в шее, количеством дней, прошедших с момента аварии, более высокой чувствительностью к боли при надавливании на шейный отдел позвоночника и снижением активного диапазона движения шейного отдела позвоночника (Fernandez Perez, 2012).
Тестирование амплитуды движений
При 1 степени РСХТ физические признаки отсутствуют, поэтому снижение амплитуды движений не наблюдается. При 2-й и 3-й степенях заболевания снижение амплитуды движений может быть выявлено при тестировании сгибания, разгибания, вращения и трехмерных движений шейного отдела (Fernandez Perez, 2012; Sterling, 2014).
Неврологическое обследование
Чтобы отличить 3-ю степень от 2-й, необходимо провести неврологическое обследование. Пациенты с 3-й степенью заболевания имеют симптомы повышенной чувствительности к различным раздражителям. По субъективным ощущениям пациентов, это может быть аллодиния, повышенная раздражительность больного, чувствительность к холоду, плохой сон из-за боли.
Объективно при неврологическом осмотре отмечаются гипорефлексия, снижение мышечной силы и сенсорный дефицит в дерматоме и миотоме. Эти реакции могут возникать независимо от психологического дистресса. Другие физические тесты на повышенную чувствительность включают в себя альгометрию давления, боль при прикладывании льда или повышенные двусторонние реакции на провокационный тест плечевого сплетения.
Лечение
- Как правило, лечение заключается в обучении, восстановлении нормальной активности и выполнении мобилизационных упражнений.
- Также было показано, что ультразвук облегчает мышечную боль при заболеваниях, связанных с хлыстовой травмой.
- К препаратам первой линии относятся анальгетики, нестероидные противовоспалительные средства, лед и тепло.
- К другим спорным анальгетическим средствам относятся мышечные релаксанты, которые, как показали ограниченные исследования, обладают определенным терапевтическим эффектом.
- Биологическая обратная связь также показала свою эффективность при использовании в сочетании с другими методами лечения острых РСХТ.
- Инъекции лидокаина внутримышечно также способствовали облегчению болевых симптомов.
- Большинство методов лечения сами по себе оказались умеренно эффективными, при этом комбинации лечебных мероприятий повышали эффективность, а наиболее эффективной оказалась ранняя мобилизация (Bragg, 2019).
Читайте также статью: Руководство по лечению боли в шее.
Физическая терапия
Основным методом лечения острых РСХТ являются рекомендации и помощь по возвращению к обычной активности и физическим нагрузкам, и этот подход поддерживается в современных клинических руководствах (Sterling, 2014).
- Подходы к ведению пациентов с РСХТ изучены недостаточно.
- Часто пациенты не вписываются в лечебные категории из-за множества других факторов и многочисленных вариаций, что требует индивидуального подхода к лечению (Sterling, 2006)
- Хлыстовая травма — это изнурительное и дорогостоящее состояние продолжительностью не менее 6 месяцев.
- Большинство пациентов с хлыстовой травмой не проявляют никаких физических признаков (Meeus, 2012), однако до 50% пострадавших с РСХТ 1 и 2 степени через шесть месяцев все еще испытывают хроническую боль в шее и теряют трудоспособность. У значительного меньшинства развивается так называемый поздний хлыстовой синдром, т.е. сохранение выраженных симптомов по истечении 6 месяцев после травмы (Lamb, 2007).
- Сочетание травмы с психологическими факторами, например, с неадекватным стилем поведения, может привести к хроническому состоянию (Seferiadis, 2004).
Острая хлыстовая травма
Обучение, проводимое физическими терапевтами или врачами общей практики, играет важную роль в профилактике хронической хлыстовой травмы и должно быть частью биопсихосоциального подхода. Наиболее важными целями вмешательства являются:
- Уменьшение тревоги пациента.
- Модулирование дезадаптивных когнитивных представлений о РСХТ.
- Активизация пациента (Meeus, 2012):
- Целью обучения является устранение терапевтических барьеров, повышение комплаентности к терапии, а также профилактика и лечение хронических заболеваний.
- При острой РСХТ полезно устное обучение и письменные рекомендации (есть данные, что устная информация не менее эффективна, чем активная программа упражнений).
- Для подострых/хронических пациентов лучше всего подходит мультидисциплинарная программа, включающая информирование, упражнения и поведенческие программы.
Различные типы образования включают (Meeus, 2012):
- Устное обучение. Необходимо проговаривать с пациентами вещи, касающиеся механизмов возникновения хлыстовой травмы, с акцентом на физическую активность и поддержание правильной осанки. По сравнению с покоем и ношением воротника Шанца это лучше влияет на восприятие боли, подвижность шейного отдела и восстановление. Такое обучение может быть столь же эффективным, как активная физическая терапия и мобилизация.
- Обучающее видео. Краткий психообразовательный видеофильм, демонстрируемый у постели больного, по-видимому, оказывает значительное влияние на последующую боль и восприятия медицинских услуг у пациентов с острыми хлыстовыми травмами (по сравнению с обычным лечением) (Meeus, 2012; Gross, 2012; Teasell, 2010).
Обучение и информация, предоставляемая пациенту, должна содержать следующие сведения:
- Заверение в том, что прогноз после хлыстовой травмы благоприятный.
- Рекомендации как можно скорее вернуться к нормальной деятельности, используя упражнения для облегчения восстановления.
- Убеждение пациента, что боль является нормальным можно использовать анальгетики для ее купирования.
- Рекомендации не использовать мягкий воротник (Lamb, 2007), поскольку упражнения и/или рекомендации по сохранению активности показали более благоприятные результаты в отношении боли и инвалидности (Christensen, 2021).
- Требуются дополнительные исследования типа, продолжительности, формата и эффективности обучения у различных типов пациентов с хлыстовой травмой (Meeus, 2012; Teasell, 2010).
При РСХТ можно рассматривать различные типы упражнений:
- Упражнения на амплитуду.
- Упражнения по МакКензи.
- Постуральные упражнения.
- Укрепление мышц.
- Упражнения для улучшения контроля двигательной активности.
Активное лечение может включать:
- Активная мобилизация, которая проводится мягко и на небольшом протяжении диапазона движений и повторяется 10 раз в каждом направлении, также может быть дана в качестве домашнего задания (Rosenfeld, 2000).
- Домашние программы упражнений при острой РСХТ, включающие упражнения на амплитуду движений шеи и плечевого пояса, релаксацию и общие рекомендации, являются достаточным лечением для пациентов с острой хлыстовой травмой (при ежедневном применении) (Söderlund, 2000).
- Имеются убедительные доказательства того, что программы упражнений и активная мобилизация значительно уменьшают боль в краткосрочной перспективе (Bonk, 2000; Conlin, 2005; McKinney, 1989).
- Мануальная терапия часто используется в клинической практике лечения боли в шее. Систематические обзоры немногочисленных исследований, в которых оценивались только методы мануальной терапии, позволили сделать вывод, что мануальная терапия, например пассивная мобилизация, выполняемая на шейном отделе позвоночника, может дать определенный эффект в плане уменьшения боли (Sterling, 2014).
- Пациенты с РСХТ 1 и 2 степени показали хорошие результаты при использовании мультимодальной программы лечения, включающей упражнения и групповую терапию, мануальную терапию, обучение и физические упражнения. При наблюдении через 6 месяцев 65% испытуемых сообщили о полном возвращении к работе, 92% — о частичном или полном возвращении к работе, 81% — об отсутствии медицинских или других процедур в течение 6 месяцев (Vendrig, 2000).
- Использование мягкого ортеза противоречит тому, что показано в большинстве исследований: активация, мобилизация и упражнения. Доказано, что лечебная физкультура в раннем периоде превосходит эффект воротника в снижении интенсивности боли и инвалидности при хлыстовой травме. Другие исследования также показали, что лечебная физкультура дает лучшее обезболивание, чем воротник Шанца (Rosenfeld, 2000; Schnabel, 2004; Teasell, 2010).
Хроническая хлыстовая травма
- Хроническая хлыстовая травма является результатом сочетания травмы с психологическими факторами (Seferiadis, 2004; Aarnio, 2022).
- Пациенты с хроническим РСХТ отмечают худшее состояние здоровья, чем люди с неспецифической хронической болью в шее (Landén Ludvigsson, 2019).
- В лечении пациентов с хронической хроническим РСХ применяется мультидисциплинарная терапия, включающая когнитивную, поведенческую терапию и физическую терапию, в том числе упражнения для шеи (Hansen, 2011; Seferiadis, 2004; TEASELL, 2010; Björsenius, 2020). Она также дает положительные результаты по уменьшению боли в шее и сокращению отпусков по болезни (Seferiadis, 2004).
- Поведенческая терапия используется в лечении, так как она уменьшает интенсивность боли у пациента при нарушением повседневной деятельности. т.е. адаптирует планирование и лечение (SÖDERLUND, 2001).
- Программы физических упражнений дают положительный результат в снижении боли в краткосрочной перспективе. Программы упражнений являются наиболее эффективным неинвазивным методом лечения пациентов с хроническим РСХТ, а для уменьшения боли в шее к лечению следует добавить упражнения на координацию.
- У пациентов с хроническим РСХТ очень важным фактором являются негативные мысли (Bunketorp, 2006). На негативные мысли и болевое поведение могут повлиять специалисты и физические терапевты путем обучения пациентов с хронической хлыстовой травмой нейрофизиологии боли (Van Oosterwijck, 2011).
- Простые советы не менее эффективны, чем более интенсивная и комплексная программа лечебных упражнений (Michaleff, 2014).
- В исследовании «Клиническая биомеханика восстановления постуры» использовалась зеркальная коррекция шейного отдела позвоночника, упражнения и тракция для уменьшения степени протракции головы и шейного кифоза. Через 5 месяцев у пациентов уменьшились хронические симптомы хлыстовой травмы (FERRANTELLI, 2005).
Заключение
- Для лечения хронической хлыстовой травмы имеются убедительные доказательства эффективности мультидисциплинарного подхода. Эта терапия включает в себя программу физических упражнений. Ранняя мобилизация наиболее эффективна, если исключены другие более серьезные клинические патологии, выявленные при осмотре и визуальной диагностике.
- Прогноз варьируется в зависимости от сопутствующих заболеваний, имевшихся до травмы, тяжести РСХТ, возраста и социально-экономических условий. Показано, что полное восстановление наступает через несколько дней — несколько недель. Однако инвалидность может быть постоянной и варьироваться от хронической боли до нарушения физической функции.
- Хотя боль в шее является наиболее распространенным симптомом, головокружение и/или головная боль могут быть хроническими, постоянно регистрируемыми симптомами. Хроническая боль, последующее нарушение трудовой и физической функции могут привести к потере дохода и образа жизни.
- Диагностика и лечение РСХТ сложны и связаны с множеством комплексных проблем. Правовая среда, предшествующая травма, коморбидность, возраст, профилактическая медицина — все это играет роль в лечении и исходах. Существует большой разброс в диагностике, а персистирование симптомов во многом зависит от уровня культуры или возможности получить компенсацию за РСХТ.


